文献分享 | 危重患者早期康复的时机与实施进展
本文选至:徐燕,陈德昌;《 中华危重病急救医学 》2024年36卷09期(节选)
一. 重症康复的发展现状
ICU 治疗期间,肌肉骨骼系统方面,制动会加重患者肌肉系统功能的衰弱或障碍,肌肉骨骼系统长期失用及整体分解代谢增加,可导致肌肉萎缩、肌无力和关节僵直挛缩,还可能出现骨质缺乏和骨质疏松等 ;神经系统方面,睡眠节奏紊乱等可导致患者出现认知功能障碍,甚至发生谵妄 ;心血管系统方面,心排血量的减少可造成患者静息心率增快,进而导致心功能障碍 ;呼吸系统方面,活动受限、机械通气、镇痛镇静药物可能造成患者气道廓清能力下降,潮气量和功能性残气量减少,膈肌无力、肺功能下降 ;同时胃肠道动力降低,吸收变差,肠黏膜及腺体萎缩导致营养不良 ;还可能引起慢性炎症、慢性贫血、深静脉血栓等。
有研究显示,从 ICU 出院进入康复中心的患者认知功能受损比例为 50%~70%,同时有 60%~80% 的患者表现出功能性障碍或 ICU-AW,危重症遗留问题长期困扰着患者及其家属,随着 ICU 幸存者增多,ICU 研究的重点不仅是病死率,更应关注 ICU 患者的健康相关生活质量。
而早期康复能够缩短 ICU 住院时间,预防谵妄发生,改善患者预后,ICU 患者实施早期康复是安全可行的。对于那些接受血管活性药物治疗、辅助机械通气、连续性肾脏替代治疗,甚至依赖体外膜肺氧合支持的重症患者而言,及早开展康复治疗所带来的积极效果明显超越了潜在的风险。
二. 早期康复的困境
目前,对于急性心肌梗死、肺栓塞、大面积烧伤后皮肤移植等危重症患者,仍采取以限制活动为主的治疗策略,减轻疼痛,保护心肺功能,但有研究者对疗效提出了质疑。未来在选择危重症患者治疗方案时,将重视治疗后的功能,以患者实现最大程度的功能恢复为目标。但由于躯体运动会导致 ICU 患者心排血量、机体耗氧量增加,出现低血压、低氧血症等生理变化,危重症患者早期康复介入时机的把控仍有诸多阻碍因素。再者,危重患者可能存在1 个或多个器官功能障碍,治疗过程中需行机械通气、镇痛镇静及各类血管活性药物等治疗,ICU 患者被诸多治疗及监测的管路围绕,康复过程中体位的改变和肢体的运动增加了医疗设备移除的安全风险。故在制定早期康复运动治疗目标时,对于风险 - 获益比的考量,值得进一步关注研究。尽管 ICU 患者的康复治疗应像镇痛镇静、营养支持等成为重症患者的常规治疗手段,但在经验丰富的中心多学科合作模式下对重症患者进行早期康复活动才安全、可行、有效。
有研究表明,ICU 患者的早期活动率平均为 30.9%,不同人工气道类型、疾病类型、是否为发达国家等因素造成 ICU患者早期活动率存在差异。重症患者实施早期康复运动需要有经验和专业知识的多学科团队指导,并制定筛查及安全规程。目前在临床实践中,由于空间、设备、人力资源等方面的限制,ICU 患者开展早期康复仍面临重重困难。
三. 重症康复的实践
1、康复需求的评估 :针对入住 ICU 超过 1 d 的患者,应当实施康复需求的系统评估,而对患者康复状态的规范化测评和记录则是制定 ICU 初期康复计划的关键环节。目前,在评估ICU 患者康复状况时,普遍采用的量表主要包括 ICU 功能状态评分量表(functional status score for ICU,FSS-ICU)、ICU 活动量表(ICU mobility scale,IMS)和外科优化康复评分量表(surgical optimal mobility score,SOMS)。
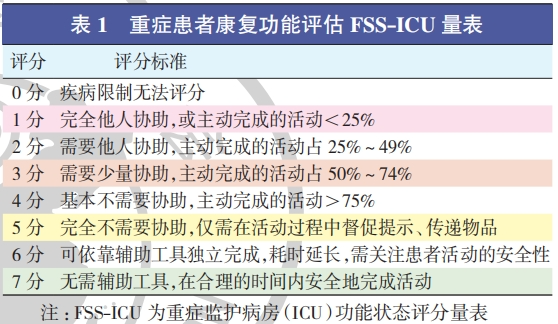
① ICU 功能状态评分量表(functional status score for ICU,FSS-ICU)

②、ICU 活动量表(ICU mobility scale,IMS)

③、外科优化康复评分量表(surgical optimal mobility score,SOMS)
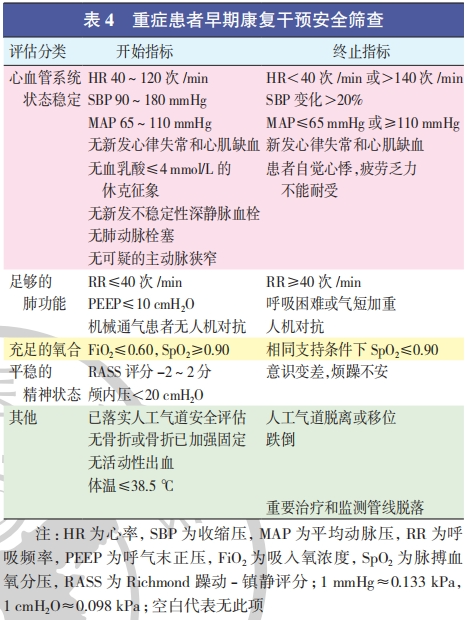
2、康复介入时机的把握 :尽管评估患者康复需求后,在病情允许的情况下需尽早开始康复治疗,然而危重患者的特点是病情重、变化快,诊疗方案的综合考量是推进治疗顺利进行的基础。目前较多从呼吸系统、循环系统、神经系统、内外科重大疾病和患者主诉等方面,综合考虑运动的安全性,作为运动干预介入和终止的评价标准。我国学者也对安全标准进行了归纳总结,最终形成了可提供内容参考和量化标准的重症早期康复干预安全筛查(表 4),以期对早期重症康复的开始和终止时机提供依据。
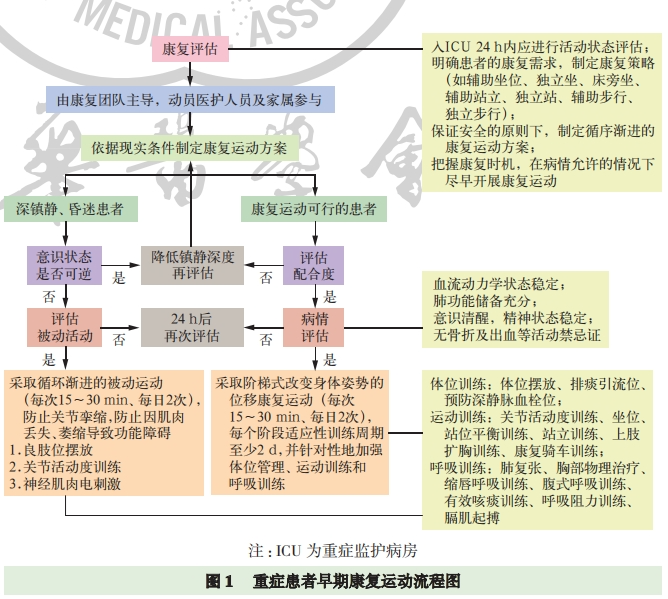
3、实施流程 :危重患者个体化治疗基于“目标与目的”“连续与动态”“治疗与再损伤”等原则,诊疗方案的综合考量是顺利推进治疗的基础。高级医师、病例讨论、多学科协作诊疗(multi-disciplinary treatment,MDT)讨论等可以提供预见性判断,制定个体化康复治疗策略,以及整体病情把控等宏观与具体治疗方案。基于现有证据归纳总结,形成由多学科共同参与的重症患者早期康复运动流程图(图 1),包括康复运动方案、康复训练的关键步骤、康复过程的监测与评估。
4、治疗方法
①体位训练 :
对于持续昏迷状态的患者,康复策略需以预防并发症为主,如预防压疮、关节挛缩、痉挛、肺部感染、深静脉血栓等,采取体位改变、关节被动活动等康复措施。
神经肌肉电刺激(neuromuscular electrical stimulation,NMES)常用于无法配合活动的患者,通过刺激神经纤维激活运动神经元,增加肌肉的血流量和收缩力,促进肌肉微循环,延迟肌肉萎缩,并改善肌肉的力量和耐力,也用于重症患者预防ICU-AW。
对于能配合康复治疗,但病情不稳定,不宜立即实施康复的患者,虽不能进行运动训练,但仍需保护关节功能位,肌张力高时需伸展位防止挛缩 ;
体位引流时应根据各肺段支气管走行改变体位,使患者病变部位肺段支气管与主支气管垂直,利用重力作用,结合叩击、振动等方法使分泌物松动并移至气道,通过咳嗽或人工清除分泌物技术协助患者痰液排出。
②运动训练 :
对于病情稳定能配合的 ICU 患者,可以采取“低起点,缓慢加”的策略,先采用手法治疗的方式增加关节活动度训练,重视颈部和躯干的活动度训练,同时可以进行上肢的肩、肘、腕、指及下肢的髋、膝、踝的关节和小关节松动治疗。
再者,可根据患者关节活动度实施上下肢康复训练,先进行被动训练,待肢体活动能力有所恢复后再进行主动训练,循序渐进地改善肢体功能。上下肢活动能力的锻炼可以刺激运动皮质功能的重组,进而改善肢体功能障碍,有利于恢复反应性平衡控制,改善平衡功能。
③ 呼吸训练 :
呼吸功能训练聚焦在肺和呼吸道,与整体康复训练关系密切,包括体位引流、胸部物理治疗、腹式呼吸训练、缩唇呼吸训练、有效咳痰训练、呼吸阻力训练等。
对于自主呼吸的患者,腹式呼吸训练是呼吸康复的基础模式,此外还要结合缩唇呼吸技术、咳嗽咳痰技术、主动循环呼吸技术等。
对于急性期和亚急性期机械通气患者,呼吸系统的主要矛盾可能不是吸气肌衰弱,实施肺与膈肌保护性通气是此时救治的关键,具体以肺保护性通气策略(肺休息通气策略)为先,减少肺应力过大、应变、应力聚集,兼顾维持适当的吸气努力,保持呼气同步性的膈肌保护性通气策略,从而改善患者预后,缓解呼吸困难,预防并发症,降低病死率,提高患者功能状态和生活质量。
吸气肌训练(inspiratory muscle training,IMT)可以缩短患者机械通气时间,改善呼吸机依赖。IMT 采用“高强度低重复”策略,对于机械通气时间>7 d 的患者,通过弹簧呼吸阻力训练器呼吸,即在吸气过程中增加阻力,达到最大程度刺激吸气肌运动能力的目的。
体外膈肌起搏是较为先进的辅助膈肌康复治疗的手段,膈肌是主要的吸气肌,膈神经支配膈肌运动维持正常通气功能,通过体表电极刺激膈神经引起膈肌收缩,从而改善呼吸功能,促进患者呼吸肌肌力增强。但其电极难以精确定位,疗效差异较大,操作不当易引起膈肌疲劳,且目前大多数研究以间接方式评估其对膈肌功能障碍的影响,缺乏更为可靠的数据评价仍需进一步探索评估膈肌起搏潜在生理机制和最佳治疗的参数证据。
5、早期康复运动监测 :
基于患者病情的整体监测是早期康复治疗的组成部分,例如,严重休克状态下应延迟康复运动,休克得到控制后,可尽快启动康复运动评估,同时需警惕低血压、低氧血症等体征。
对于体外膜肺氧合支持的患者,更需要严密监测并动态调整体外膜肺和机械通气参数以保证患者氧供。
危重患者的康复治疗需要通过监测患者疾病演变过程、血流动力学治疗强度、组织器官的氧供需代谢状态等以制定最优的早期康复策略。在康复运动过程中,无法暂停的治疗、监测管路若出现输注器高压报警、推注器注射阻力增加、管路接口漏液等情况,应及时予以经验性处理或更换。
有效的原发病诊疗、充分的镇痛、谵妄的评估、心理支持治疗及妥善的管路评估是预防脱管不良事件的综合管理策略。
一旦出现重症患者早期康复干预安全筛查终止标准中的临床表现,即心肺功能紊乱及心肌梗死的症状、无法耐受的呼吸困难及其他各系统功能恶化的表现等,需立即停止康复运动。
四. 人来康复床旁早期康复整体解决方案
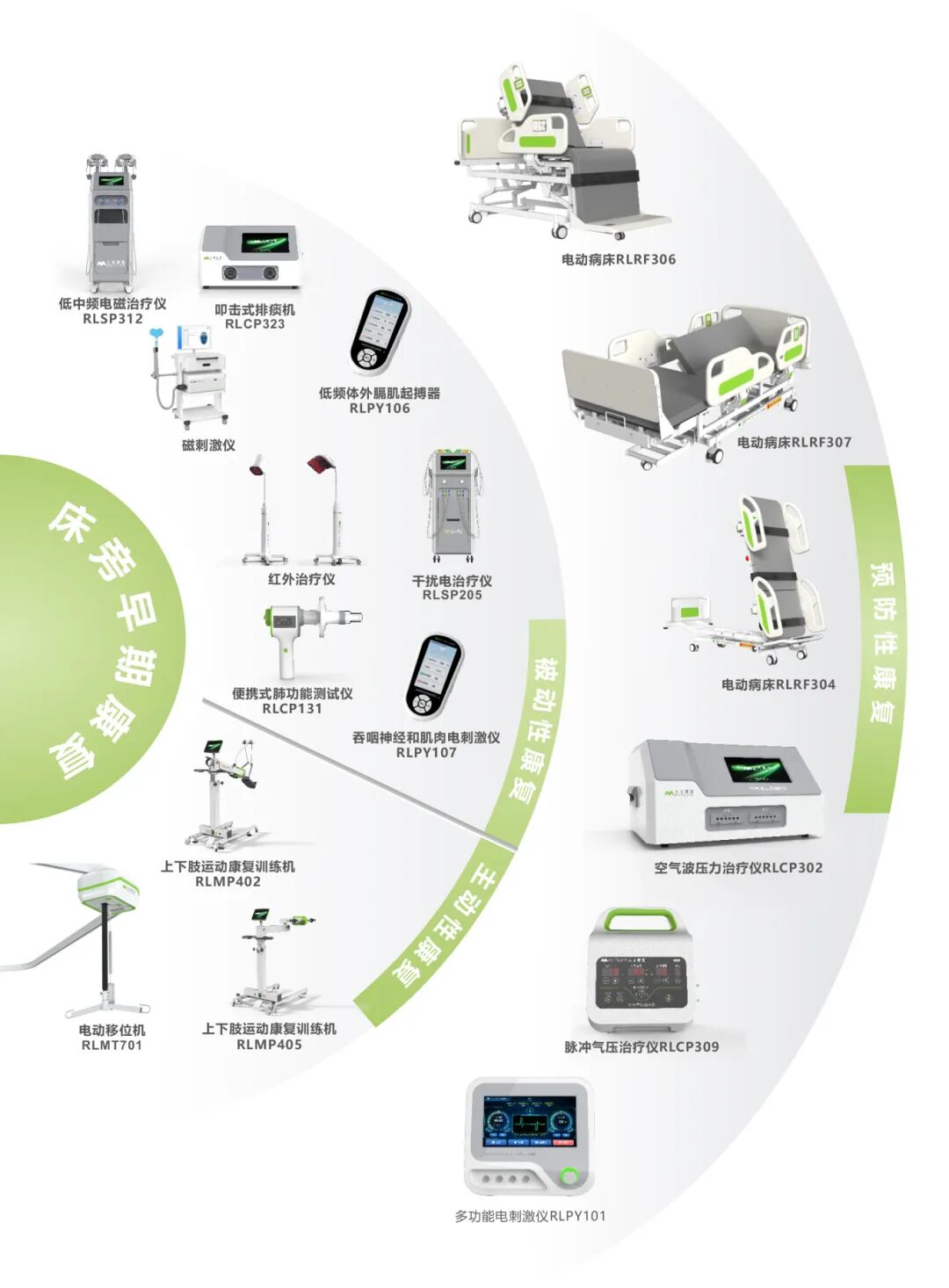
人来康复推出床旁早期康复解决方案,为全国各级医院提供全周期早期康复建设一体化服务。

预防性康复:通过科学手段进行干预,避免或延缓功能障碍的发生,从而提升长期的生活质量和独立生活能力。
被动性康复:患者自身完全没有主动活动能力时(如深度镇静、昏迷、或极其虚弱),由医护人员或康复治疗师完全借助外力为其进行的康复活动。
主动性康复:主动性康复是指在患者意识清楚、生命体征相对稳定、并具备一定遵从指令和主动发力能力后,在医护人员或治疗师的指导和监护下,由患者主动发力和控制完成的康复训练。这是实现功能实质性恢复的关键步骤。










